Выхаживание недоношенных детей — сложный и многоуровневый процесс, требующий комплексного подхода и высокой профессиональной компетентности специалистов. Недоношенность характеризуется рядом физиологических и анатомических особенностей, влияющих на риски заболеваний, младенческую смертность и общий фон развития ребенка.
Современные достижения неонатологии позволяют значительно повысить выживаемость таких малышей, однако успешное восстановление и адаптация требуют четко организованных этапов ухода и реабилитации. В статье рассматриваем основные этапы выхаживания недоношенных детей и современные методы восстановления, направленные на минимизацию осложнений и обеспечение полноценного развития малышей в раннем возрасте.
Содержание:
- Как выхаживают недоношенных детей
Степени недоношенности
Недоношенными считаются младенцы, рожденные ранее 37 недели гестации.[1] Преждевременно родившиеся дети составляют 3–16% от всех новорожденных.[2]
Есть несколько подходов к клинической классификации недоношенности. В отечественной практике традиционно выделяют четыре степени в зависимости от срока беременности, массы и длины тела ребенка:[3]
- I степень: срок беременности — 36–37 недель, масса тела — 2000–2500 г, длина тела — 41–45 см;
- II степень: срок беременности — 32–35 недель, масса тела — 1500–1999 г, длина тела — 36–40 см;
- III степень: срок беременности — 28–31 недель, масса тела — 1000–1499 г, длина тела — 30–35 см;
- IV степень: срок беременности — менее 28 недель, масса тела — 999 г и менее, длина тела — 34 см и менее.
Однако в современной клинической практике чаще используют классификацию Всемирной организации здравоохранения (ВОЗ), в которой главным критерием является только срок гестации:[4]
- умеренно недоношенный ребенок — родившийся на 32–37 неделе беременности;
- глубоко недоношенный ребенок — родившийся до 32 недель беременности;
- экстремально недоношенный ребенок — родившийся до 28 недели беременности.
Младенцы с массой тела менее 500 г или родившиеся на сроке гестации менее 22 недель считаются нежизнеспособными.[5]
Современные подходы к выхаживанию недоношенных детей
За последние десятилетия неонатология сделала значительный шаг вперед. Благодаря внедрению современных технологий стало возможным значительно повысить выживаемость и качество жизни недоношенных детей. К ключевым достижениям относятся:[6]
- использование инкубаторов с контролем температуры и влажности воздуха;
- неинвазивные методы мониторинга жизненных функций;
- системы дыхательной поддержки, включая СРАР и современные аппараты ИВЛ;
- программы ранней стимуляции и поддержки физиологических функций.
В целом процесс выхаживания новорожденных представляет собой цепочку этапов, каждый из которых направлен на корректировку тех или иных патологических процессов, характерных для конкретного возрастного промежутка. Рассмотрим их подробнее.
Этапы выхаживания недоношенного ребенка
Выделяют три основных этапа выхаживания недоношенных малышей:[7]
- Первый этап реализуется в специализированном отделении для недоношенных детей, расположенном в стенах перинатального центра или роддома. На этом этапе проводится стабилизация состояния новорожденного для дальнейшего лечения в условиях педиатрического стационара.
- Второй этап выхаживания происходит в отделениях для недоношенных детей, расположенных на базе педиатрических стационаров. Он продолжается до достижения ребенком достаточной массы тела и уровня развития и включает мероприятия по переходу на самостоятельное дыхание и кормление.
- Третий этап проходит дома под наблюдением специалистов амбулаторно-поликлинического звена. На этом этапе проводится активная реабилитация и поддерживающая терапия ребенка.
Если состояние малыша стабильное и его масса при рождении была более 2200 г, то второй этап пропускается и после выписки из роддома его сразу отпускают в семью под наблюдение участкового педиатра.[8]
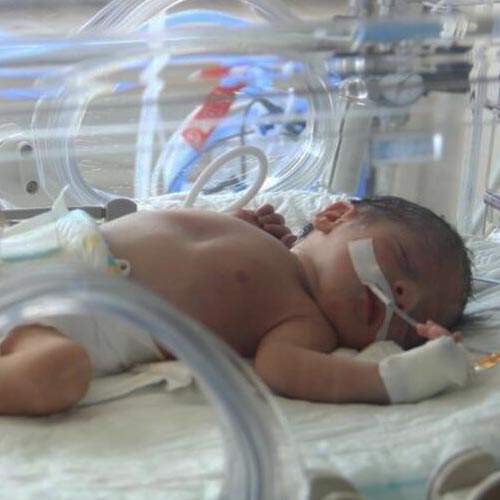
Стабилизация состояния новорожденного
Сразу после рождения недоношенного ребенка врачи в родильном зале проводят ряд мероприятий для стабилизации его состояния: [9] [10]
- Профилактика гипотермии и поддержание нормальной температуры тела новорожденного в диапазоне 36,5–37,5°C. Это обеспечивается за счет:
- проведения родов в помещении с температурой воздуха 23–25 °C;
- выкладывания ребенка в специальный неонатальный инкубатор, под инфракрасную лампу или в тепловую кроватку, которые обеспечивают согревание малыша.
- Расположение ребенка в правильном положении — на спине или боку, чтобы обеспечить проходимость дыхательных путей и облегчить дыхание.
- Обеспечение проходимости дыхательных путей и их санация, если того требует ситуация.
- Промакивание кожных покровов стерильной пеленкой — для удаления влаги и легкой тактильной стимуляции малыша.
- Наложение датчика пульсоксиметра на правое предплечье.
- Наложение температурного датчика.
- Наложение электродов ЭКГ (при наличии).
- Пережатие пуповины, ее перерезание и обработка пупочной ранки. Особенностью пережатия пуповины у малышей, родившихся раньше срока, является ее отсроченность. Исследования показали, что пережатие пуповины спустя минуту после рождения снижает риск инфекций, некротического энтероколита и внутрижелудочковых кровоизлияний.
- Снижение потери жидкости через кожу — для этого новорожденного помещают в инкубатор с влажностью воздуха 80–90%.
- Поддержка дыхания — при необходимости ребенку вводят сурфактант для профилактики и лечения респираторного дистресс-синдрома, а также проводят дыхательную поддержку (СPAP или ИВЛ).
- Снижение сенсорной стимуляции малыша путем использования темных колпаков на кювез.
Через 3–4 дня новорожденных, которым еще требуется терапия, переводят из родовспомогательного учреждения в педиатрический стационар, где проводится основная масса лечебных и восстановительных мероприятий.[11]
Интенсивная терапия и мониторинг
Как правило, в интенсивной терапии и активном мониторинге нуждаются дети, рожденные на сроке до 32 недели гестации. Основные задачи выхаживания и ухода за недоношенными новорожденными: стабилизация дыхания, поддержание кровообращения, коррекция метаболических нарушений и профилактика осложнений.
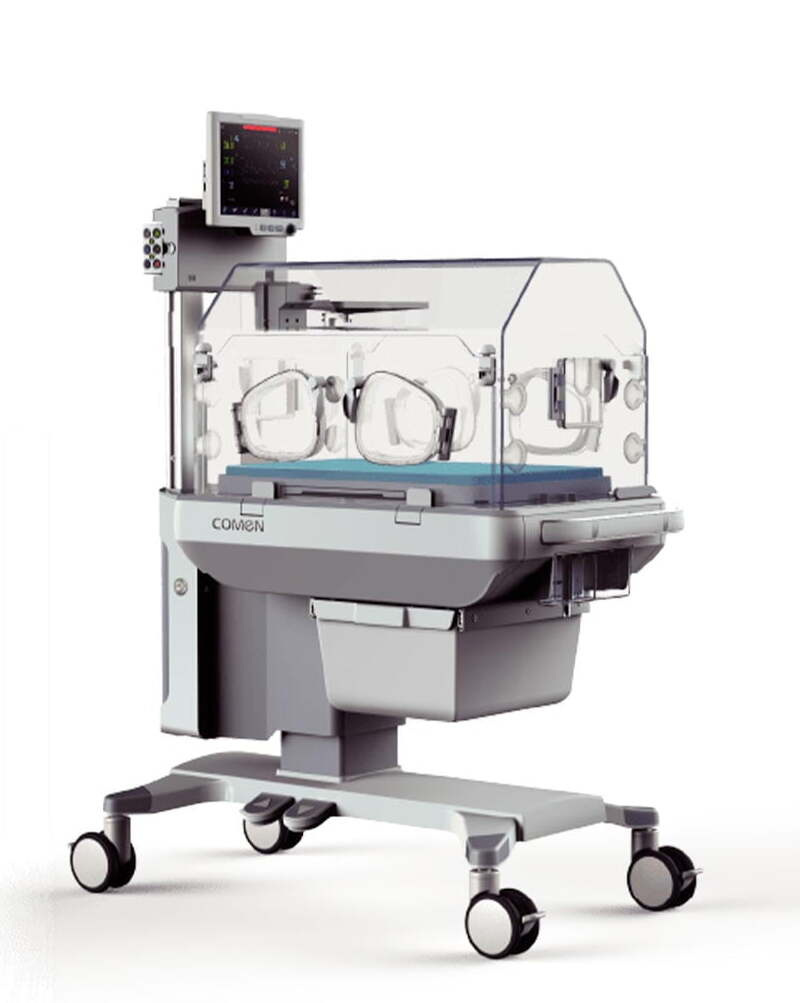
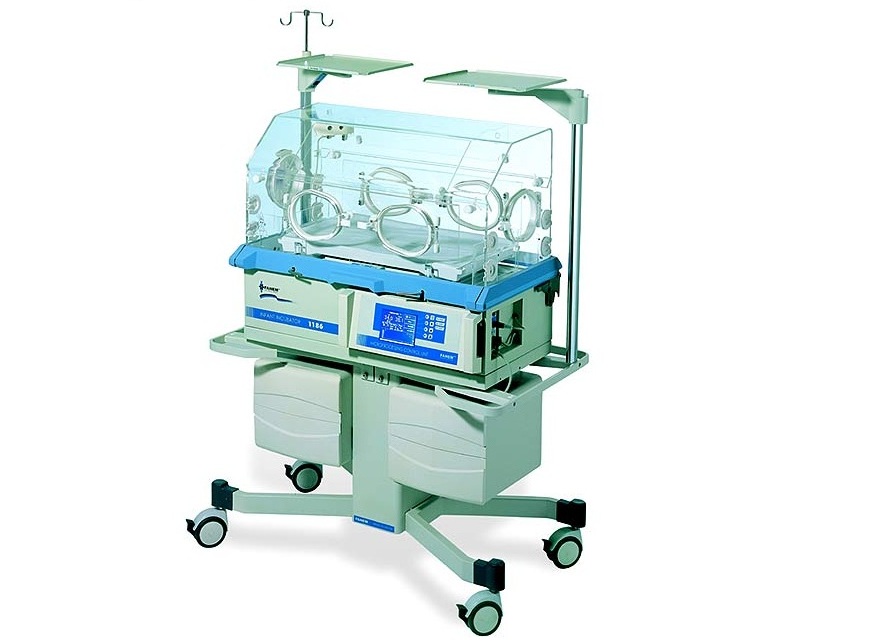
Большую роль в сохранении жизни и развитии недоношенных младенцев играют неонатальные кувезы (инкубаторы). Они не только поддерживают определенную температуру, влажность, концентрацию кислорода в воздухе, но и реализуют круглосуточный мониторинг за состоянием новорожденного в режиме реального времени. Универсальным решением может стать оснащение клиники оборудованием модельного ряда Comen В2–В8, инкубаторами Isolette C2000 и 8000 plus, Fanem 1186, ИДН-03 и 02. Аппараты PC-307 Natal Care и Dual Incu I могут применяться для выхаживания близнецов, а Babyleo TN500 от Dräger — трансформироваться в реанимационный стол, совмещая два аппарата в одном.
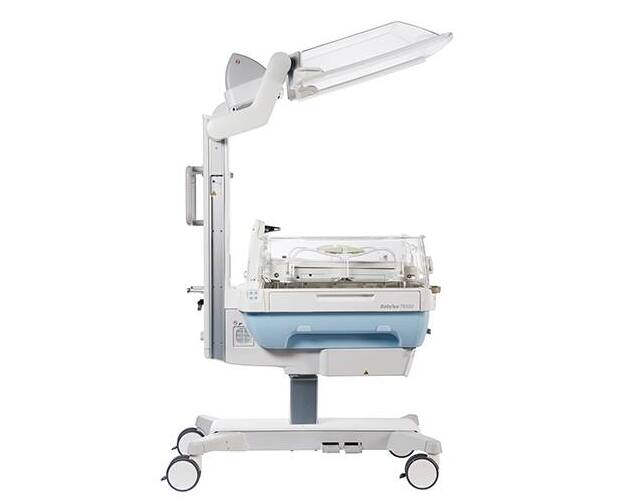
При неспособности малыша поддерживать нормальную температуру тела все мероприятия по его уходу и лечению желательно проводить, не вынимая ребенка из инкубатора, чтобы не допустить его охлаждения. Для этого большинство инкубаторов оснащено встроенными весами для контроля набора массы тела, отсеками для рентгеновских кассет, портами для подключения различных устройств.
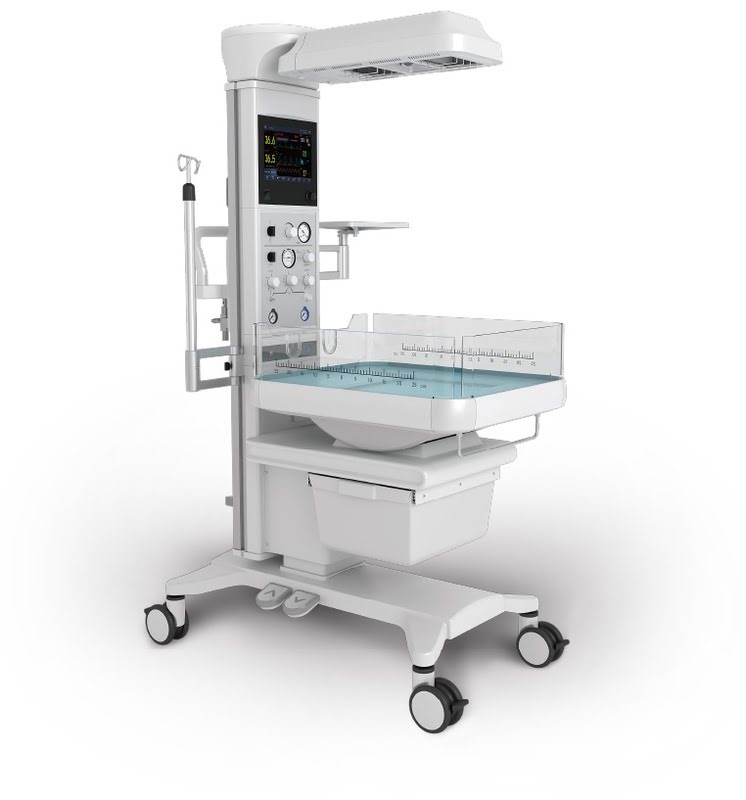
Для быстрого согревания ребенка в ситуации случившегося охлаждения или временного нахождения вне инкубатора для медицинских манипуляций подойдут системы обогрева новорожденных Comen BQ20 и BQ80A, инфракрасные обогреватели «Лучистое тепло» Bono, BabyGuard 1135 или MNC.
В период новорожденности недоношенные дети подвержены инфицированию и тяжелому течению воспалительных процессов. Поэтому современная неонатология активно занимается поиском и реализацией эффективных мер борьбы с госпитальной флорой. Современные инкубаторы устроены так, чтобы минимизировать риск инфекции: в них воздух и вода очищаются перед подачей в детский отсек, а система циркуляции предотвращает скопление конденсата на стенках.[12]
Мониторинг включает в себя контроль набора веса, показателей сердечно-сосудистой системы, функции дыхания и температуры тела. Для этого используют современные устройства: пульсоксиметры для оценки SpO2, электрокардиографы для контроля ЧСС и ритма сердца, капнографы для определения уровня CO2 в выдыхаемом воздухе. Мониторинг газового состава крови (артериальной или капиллярной) позволяет своевременно выявлять метаболические нарушения и корректировать терапию. Также важен контроль температуры тела — гипотермия или гипертермия могут усугубить состояние ребенка.
Особенно эффективно системы мониторинга реализованы в реанимационных столах для новорожденных. Модели Comen BQ80, Dräger Babytherm 8004/8010, BabyGuard W-1140, Ampla 2085 позволяют оказывать младенцам экстренную помощь без изменений оптимальных условий среды.
Особое внимание уделяется профилактике апноэ у недоношенных детей — временных остановок дыхания. Клинически значимое апноэ: пауза >20 с или короче при брадикардии <100/мин и/или десатурации <85%. Базовая терапия — кофеин, при необходимости нИВЛ/СРАР. Основными причинами развития апноэ у новорожденных являются незрелость центральных и периферических механизмов регуляции дыхания, а также особенности анатомического строения грудной клетки и дыхательных путей. По этой причине риск тяжелых апноэ коррелирует со степенью недоношенности ребенка.[13]
Тактика ведения апноэ новорожденных определяется их тяжестью. Как правило, наличие более четырех дыхательных пауз в час требует проведения ИВЛ. Если их меньше, то удачным решением будет использование неонатальных инкубаторов с активным мониторингом частоты сердечных сокращений, сатурации и брюшного дыхания.[14] Некоторые системы, например модели линейки Comen, оснащены дополнительными вибраторами, которые крепятся к ножке младенца и будят его для вдоха, если аппарат зафиксировал эпизод апноэ.
При дыхательной поддержке новорожденных предпочтение отдают неинвазивным методам — СРАР или ИВЛ с положительным давлением на выдохе (PEEP). Важно, чтобы подаваемый газ был подогретым и увлажненным, обычно через маску или назофарингеальные трубки. Инвазивная ИВЛ у глубоко недоношенных детей возможна под контролем объема вентиляции для минимизации повреждения легких.[15]
Аппараты для ИВЛ у новорожденных должны обеспечивать щадящие режимы вентиляции с возможностью контроля давления и объема, что особенно важно для недоношенных детей. В практике применяют, например, модели Chirana Chirolog SV Aura V, SLE 5000, Chirolog SV Aura V Profi, Babylog VN500.
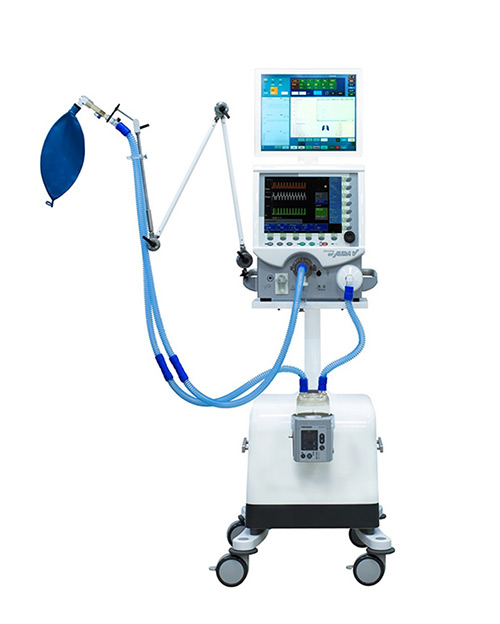
В родильных залах используют реанимационные столы, которые одновременно поддерживают оптимальный микроклимат и позволяют проводить вентиляцию легких. Одним из таких решений является, например, Resuscitaire RW от Dräger.
Важный аспект здоровья ребенка — правильное питание. Нутритивная поддержка осуществляется преимущественно сцеженным грудным молоком, а при невозможности грудного вскармливания — специальными адаптированными смесями. Если того требует ситуация, организуется парентеральное питание.
Переход на самостоятельное дыхание и кормление
Длительность пребывания недоношенного ребенка в кувезе определяется его состоянием: у одних это занимает несколько дней, у других может растянуться на недели или даже месяцы. Показаниями к выкладыванию малыша из инкубатора считаются:[16]
- достижение массы тела 1700–1800 г;
- способность поддерживать собственную температуру тела;
- отсутствие патологических состояний, угрожающих его жизни и развитию;
- способность самостоятельно дышать и питаться.
Поэтому переход на самостоятельное дыхание и кормление — важный этап в реабилитации недоношенных новорожденных. Он свидетельствует об их стабильном физиологическом развитии.[17]
В первые недели жизни легкие у недоношенных детей часто остаются незрелыми. Поэтому им может потребоваться введение сурфактанта, поддерживающая вентиляция или кислородная терапия. Медицинский персонал регулярно оценивает способность ребенка дышать самостоятельно и отключает респираторную поддержку только при стабильных показаниях оксигенации крови и отсутствии риска апноэ.[18]
Незрелость желудочно-кишечного тракта затрудняет самостоятельное питание, повышая риск аспирации и других осложнений, поэтому какое-то время малыши могут находиться на зондовом питании через инфузионный насос. Нужную компрессию дают аппараты для инфузионной терапии Mindray серии BeneFusion *SP, SP3, BeneFusion eVP, Prefusor Compact S, Б. Браун Спэйс.
При формировании стойких и координированных с дыханием сосательного и глотательного рефлексов младенца постепенно переводят к вскармливанию грудным молоком (на груди или через бутылочку с соской) или адаптированной питательной смесью. Один из способов развития сосательного рефлекса — ненутритивное, или непитательное, сосание соски.[19]
Подготовка к выписке
Выписка из стационара возможна только при условии, если у ребенка одновременно присутствуют все нижеперечисленные признаки:[20]
- хорошо выраженные сосательный и глотательный рефлексы;
- стабильный набор массы тела — примерно 15 г/кг в сутки;
- самостоятельная терморегуляция;
- зажившая пупочная ранка;
- нормальные показатели лабораторных анализов;
- отсутствие состояний, угрожающих жизни.
Фактическое время пребывания в стационаре может составлять от нескольких дней до нескольких месяцев, в зависимости от степени недоношенности и состояния здоровья ребенка.
Восстановление и реабилитация
Недоношенные новорожденные дети находятся в группе риска по развитию ретинопатии, некротизирующего энтероколита, бронхолегочной дисплазии и других патологических состояний. Поэтому работа медицинского персонала во много строится вокруг профилактики и лечения осложнений неонатального периода — физической реабилитации и восстановления.[21]
Помимо физических аспектов здоровья, большое значение придается нейрокогнитивным функциям младенца. Для их гармоничного развития необходимы контакт с близкими людьми, стимуляция сенсорных систем (легкое тактильное воздействие, нахождение «кожа к коже», звуки природы, визуальные стимулы и т. д.) и клиническое питание.[22]
Одним из методов снижения риска инфекционных заболеваний и улучшения нейрокогнитивных функций малыша считается метод «кенгуру», когда новорожденного на некоторое время вынимают из кювеза и кладут на грудь матери (или другого взрослого) «кожа к коже». Методика поддерживается в инкубаторах Babyleo TN500 и Isolette 8000 plus.
Физиотерапия
Среди физиотерапевтических методик наибольшее распространение получила фототерапия с сине‑зеленым светом для лечения неонатальной желтухи — частой патологии недоношенных новорожденных, связанной с незрелостью ферментов печени. [23]
Лампы для фототерапии бывают:
- стационарными
- с креплением к инкубатору
- в виде кувезов
Также есть модели, совмещающие согревающее инфракрасное и лечебное ультрафиолетовое облучение: УОН-03Ф, Bilitron Bed 4006, Comen BQ80A.
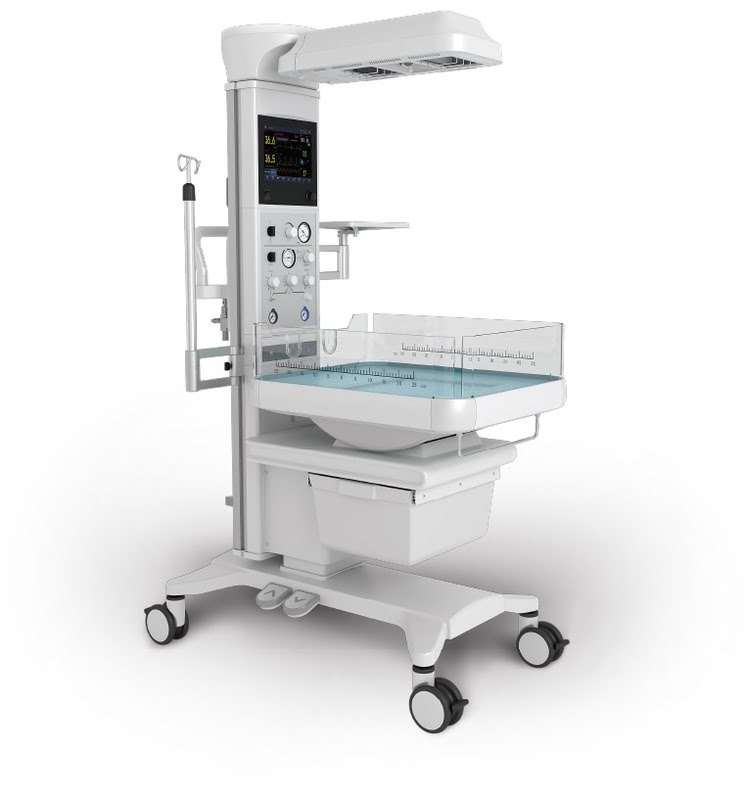
Необходимое оборудование и процедуры для недоношенных новорожденных: что важно для выхаживания
Для полноценного выхаживания недоношенных младенцев клинике необходимо иметь следующее оборудование:
- Неонатальные инкубаторы с функциями мониторинга температуры тела, газовых параметров крови, частоты сердечных сокращений, артериального давления, брюшного дыхания.
- Источники тепла: системы обогрева новорожденных Comen BQ20 и BQ80A или инфракрасные обогреватели.
- Реанимационные столы для новорожденных.
- Кислородные концентраторы.
- Кислородные маски и канюли.
- Аппараты ИВЛ для новорожденных.
- Пульсоксиметры.
- Парентеральные системы, инфузионные насосы или инфузоматы.
- Кормушки и соски для энтерального питания.
- Лампы для фототерапии.
Коротко о главном
- Недоношенность остается одной из ведущих причин младенческой смертности, однако современные технологии и протоколы ухода позволяют значительно повысить выживаемость и снизить риск тяжелых осложнений.
- Ключевые условия успешного выхаживания недоношенных детей — строгий контроль терморегуляции, дыхания, питания и профилактика инфекций, начиная с первых минут жизни.
- Эффективность лечения во многом определяется этапностью: от интенсивной терапии в перинатальном центре до амбулаторного наблюдения и реабилитации в домашних условиях.
- Метод «кенгуру», грудное вскармливание и минимизация стрессовых воздействий играют важную роль не только в физическом, но и в нейрокогнитивном развитии младенца.
- Своевременное внедрение инновационных технологий — инкубаторов, систем мониторинга и дыхательной поддержки — позволяет индивидуализировать уход и минимизировать риски.
- Комплексная междисциплинарная работа врачей, а также участие родителей в уходе — главный фактор, обеспечивающий полноценное развитие недоношенных детей и повышение качества их жизни в будущем.